市场机遇与挑战并存,用经验和建议指导CDSS更好地建设(2)
通过国家政策支持,我国民营医院近几年正飞速增长,截至2014年6月,全国民营医院数量占全国医院数量的比例由2008年的27%上升到2014年的47%。同时,其提供的服务量也快速增长,2014年上半年诊疗人次数和出院人数均有上涨。
国家政策的放宽为非公立医疗机构的发展减少了障碍。虽然非公立医院虽然规模在不断扩大,但服务效率低,社会认同度差,医疗服务质量无法让大众放心,所以在规模扩张的同时,非公立医院需要积极的寻求方法提升自身医疗服务质量。而利用CDSS能够提升服务质量,改善患者的疗效,解决非公立医疗机构医疗质量较低这一核心问题,提升非公立医院的竞争力。
医疗机构参与信息系统相关评级成为又一主要驱动力。
医疗机构评级是医院管理能力,建设程度的体现,通过相应的医疗机构评级可以在一定程度上提升医院的影响力、提高医院门诊量,以及产生其他益处。与CDSS直接相关的医疗机构信息系统的评级有美国HIMSS评级,以及国内的《电子病历系统功能应用水平分级评价方法及标准(试行)》。
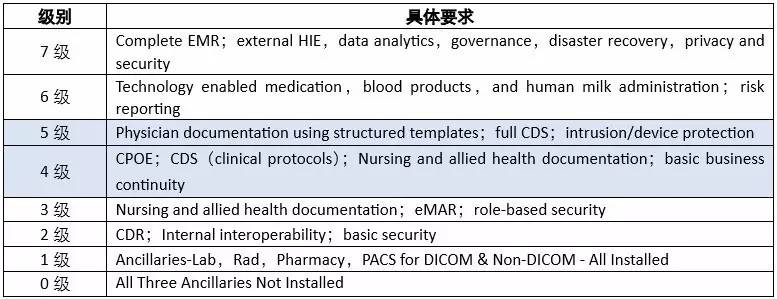
HIMSS设立的信息系统评级是被全球认可的医疗信息系统的评级,该评级对现代医疗信息技术在医院使用的广泛和深入程度进行评价,围绕电子病历系统展开,共有8个等级。
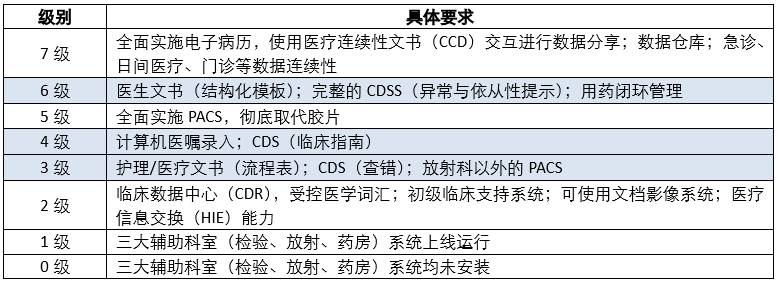
2005年版HIMSS EMRAM(EMR Adoption Model)中,从第二级到第六级,对CDSS的建设程度要求越来越高,由初级向高级逐渐进阶,直到第六级形成完整的CDSS(full CDSS),具体评级模型体系详见表1。
表1:HIMSS EMRAM的评级模型体系(2005年版)
HIMSS Analytics全球副总裁John Daniels表示,新版HIMSS EMRAM标准将于2018年1月1日生效(详见表2),新标准对大部分原有标准进行了修改,并增加新的要求。其中,原第5、6级的评级标准全部被改动或新增,且涉及CDSS要求的变动,具体标准变更如下:
表2:HIMSS EMRAM的评级模型体系(2018年版)
我国与CDSS直接相关的评级政策是2011年卫生部发布的《电子病历系统功能应用水平分级评价方法及标准(试行)》(以下简称《方法及标准》),该《方法及标准》是在充分借鉴国际经验的基础上,结合我国电子病历发展实际进行编制的,将电子病历系统应用水平划分为8个等级。每一等级的标准包括电子病历系统局部的要求和整体信息系统的要求,详情见表3。
表3:电子病历系统应用水平分级评价基本要求
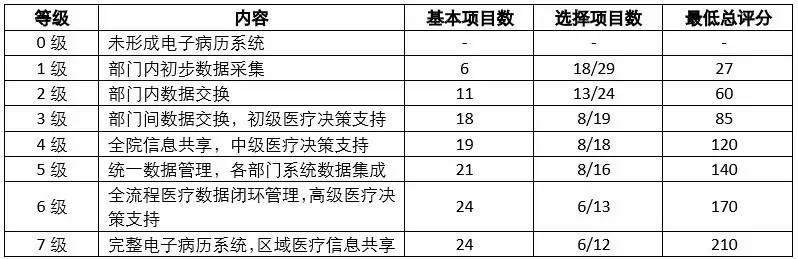
从第3级开始,就要求具备初级医疗决策支持,分级越高,对医疗决策支持的要求越高,从5级开始对CDS的标准就需要达到系统能够参与决策,而非简单的信息查询,最终建立起完整的电子病历系统,能够实现区域医疗信息共享。
市场的挑战和困难
在过去的几十年中,CDSS已经在部分医疗机构和研究中心进行了开发和部署。越来越多的人认识到CDSS拥有巨大的潜力来提高医疗保健质量,甚至可能提高效率和降低医疗成本,但CDSS仍面临诸多挑战和困难,主要来自于外部的共性问题,包括观念层面、相关证据的获取、系统设计和实施、缺乏明确的监管等,导致行业发展缓慢。
观念:CDSS评估体系不完善,用户对系统给实际临床带来的价值存在疑虑。
CDSS提供价值的前提是它必须显著改善临床工作的流程或结果。评价CDSS是一个需要量化并不断改进的系统工程,同时也是衡量效率的过程。由于不同的CDSS为不同目的设计,当前并没有一种可通用的评估标准,给系统价值的评估带来困难。人们试图利用各种间接手段来量化这些有形和无形的利益,例如减少住院时间、门诊次数、不良反应结果(死亡率、发病率、感染率和再入院率等),药物不良反应事件、服务等待时间等,但效果仍不佳。
2012年,美国Tiffani J. Bright等通过对PubMed、CINAHL、PsycINFO和Web of Science数据库搜索了从1976年到2011年期间在MEDLINE完成的研究,结果表明:尽管越来越重视CDSS在改善护理和降低成本方面的作用,但能证明CDSS对临床和经济结果的积极影响的证据仍然异常稀少,甚至加重了临床工作负担,降低了工作效率。
由此可见,在难以证实CDSS改善临床工作流程或结果的情况下,用户花费大量成本来建设CDSS的意愿较低。
知识库:CDSS有赖于高质量的知识库,文献和经验类证据互相补充,构建和维护难度大 。
数据库的构建是CDSS的核心,其知识获取一般来源于医学文献和临床积累,涉及的知识面非常广泛,基础医学知识、临床指南、循证医学证据、真实世界数据、医学辞典、医学图谱、计算工具等海量数据等缺一不可。构建这样完整、权威、整合多领域的知识库并非易事。
首先,要有机地结合这些数据并转化一套知识库,需要花费大量成本。其次,医学知识不断增长,不断发现新药和诊断,循证指导随着新证据的积累而改变。挑战之一便是将频繁更新的知识整合到已经存在的数据库中。
据统计,每年约有50万篇医学文献公开发表并被MEDLINE收录,每一个研究结果都需要仔细研读,评价其科学价值。若要将其以正确的方式整合入CDSS之中,除了工作很难外,整合新资料有时很难量化,尤其是当不同的研究结果存在冲突时更不易实现。
同时,随着诊疗活动的逐步深入,CDSS需要通过对逐个指标进行分析,以此作为关键词,在海量的文献数据库中进行搜索、匹配和筛选,采集到与该病患情况最相近的先验数据呈现给使用者。如何解决这些矛盾通常要依靠临床文献本身进行Meta分析,综合相关的研究结果,消除各研究机构间的误差和抽样误差,这通常需要较长的时间才能完成。
另外,医学的复杂性决定了在真实世界中,完全依照指南对患者进行诊治往往达不到预想的效果。因为指南或循证医学的知识是来源于对部分患者的疾病总结,而现实情况下诊治的患者又是另一部分的患者。换句话说,采集样本的共性不一定能代表一般人群的特点。这不仅是由于组成医学知识体系的无数症状、测试、疾病和治疗方案,而且还是由于人体生理学的复杂性以及由此导致的药物绝对不足的原因。